Ce troisième article poursuit la série pédagogique consacrée au protocole MARCHE-RYAN, déjà entamée avec :
• Le Module M – Massive Bleeding : contrôler l’hémorragie massive, première cause de mort évitable.
• Le Module A + R – Airway & Respiration : dégager les voies aériennes, assister la respiration, traiter les plaies thoraciques soufflantes.
Dans le contexte TCCC, le protocole MARCHE-RYAN sépare historiquement les deux modules. C – Circulation/Choc (en particulier le choc hypovolémique) et H pour prévention hypothermie + Head injury. Nous abordons ici un module fusionné, regroupant C et H.
Pourquoi les traiter ensemble ? Parce qu’en situation de traumatisme, le choc et l’hypothermie entretiennent un cercle vicieux mortel. Prévenir l’hypothermie est la première action concrète qu’un secouriste peut mener pour limiter l’aggravation du choc.
Cet article reprend les fondations : reconnaître les signes, comprendre la physiologie, agir selon ses prérogatives (SC1/SC2/SC3) et structurer le matériel adéquat.
Avertissement
Les gestes et dispositifs présentés ici nécessitent des compétences spécifiques. Un secouriste civil ne peut réaliser que ce qui relève de ses prérogatives (SC1 / SC2). Les outils et techniques réservés aux professionnels sont détaillés à titre explicatif, afin de mieux comprendre la logique globale du protocole MARCHE-RYAN.
Objectifs C + H
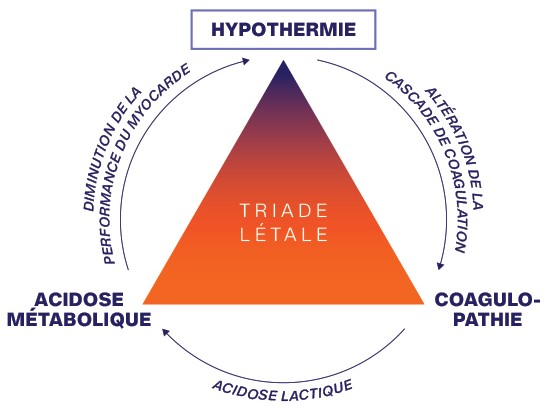
L’objectif est d’identifier rapidement un état de choc, de prévenir la dégradation, et d’assurer un soutien circulatoire et thermique adapté avant l’évacuation. L’enjeu majeur : Empêcher la triade létale (hypothermie + coagulopathie + acidose) :
• Évaluer la perfusion après contrôle des hémorragies.
• Identifier un état de choc le plus tôt possible.
• Prévenir la dégradation thermique, facteur majeur de mortalité.
• Stabiliser le patient avant et pendant l’évacuation.
• Transmettre un bilan cohérent aux équipes médicales avancées.
1. Signes d’alerte circulatoire
-
- Peau froide, pâle, moite.
- Pouls radial absent ou très faible.
- TRC > 2 secondes (temps de recoloration capillaire).
- Tachycardie, agitation, anxiété.
- Altération du niveau de conscience (AVPU).
- Mécanisme lésionnel compatible avec une perte sanguine interne.
Le choc hypovolémique survient avant l’hypotension. L’absence de pouls radial = urgence absolue.
2. Signes d’alerte d’hypothermie
L’hypothermie n’est pas seulement un problème “de froid”. Elle commence à 35°C et aggrave :
-
- la coagulation,
- l’efficacité des garrots,
- la perfusion tissulaire,
- la mortalité globale du traumatisé.
Un blessé traumatique se refroidit 3 à 5 fois plus vite qu’une personne saine, même en climat tempéré.
Signes d’hypothermie :
-
- tremblements, peau froide,
- confusion, troubles de la parole,
- bradycardie, dépression respiratoire,
- perte de conscience dans les stades avancés.
3. Actions par niveaux de compétence
3.1 SC1 – Secouriste niveau 1 (Bases essentielles)
L’essentiel du SC1 est de repérer une perfusion insuffisante et d’adopter les actions simples mais prioritaires.
Perfusion insuffisante : on parle de perfusion insuffisante lorsque le sang n’alimente plus correctement les organes en oxygène et nutriments. Cela survient lorsque le volume sanguin baisse (hémorragie), que le cœur pompe moins efficacement ou que les vaisseaux perdent leur tonus. Sur le terrain, cela se traduit par une peau froide et pâle, un pouls radial faible ou absent, un temps de recoloration capillaire allongé, une agitation ou une confusion. Une perfusion insuffisante est le mécanisme central du choc et indique que les organes commencent à manquer d’oxygène, avec un risque rapide de dégradation.
Ne rien donner à boire : Dans un contexte de choc, l’ingestion de liquides ou d’aliments est contre‑indiquée : risque d’aspiration et de complications si une assistance médicale ultérieure est nécessaire.
Compétences SC1 :
-
-
-
- Vérifier la peau (couleur, chaleur, moiteur).
- Rechercher un pouls radial (présence/absence).
- Évaluer le TRC (temps de recoloration capillaire).
- Observer l’état général : comportement, confusion, agitation.
-
-
Actions SC1 :
-
-
-
- Prévenir l’hypothermie (couverture survie + isolation du sol + Poche de chaleur / Body Warmer).
- Placer le patient dans la position la plus confortable et sûre.
- Surveiller en continu, transmettre les signes au SC2/SC3.
-
-
Pour la prévention efficace des pertes thermiques dans des contextes de secours, consultez :
- La couverture Blizzard EMS BPS-2‑10 FP : Présentation, tests et usages pratiques d’une couverture thermique robuste.
- Les protections thermiques de secours et de survie : Comparatif et conseils pour choisir des protections thermiques adaptées à différents scénarios.
3.2 SC2 – Secouriste Confirmé (Analyse élargie)
L’objectif est de raffiner l’évaluation et d’anticiper la dégradation du patient.
Compétences SC2 :
-
-
-
- Différencier les signes d’un choc compensé vs début de décompensation.
- Qualifier le pouls (fréquence, force).
- Utiliser AVPU comme indicateur de perfusion cérébrale.
- Lire l’évolution des signes vitaux sur quelques minutes.
-
-
Actions SC2 :
-
-
-
- Optimiser la prévention de l’hypothermie (gestion environnementale).
- Adapter la position (jambes légèrement surélevées si non contre-indiqué).
- Préparer l’évacuation avec un bilan circulatoire structuré.
-
-
3.3 SC3 – Opérateur Expert (Synthèse décisionnelle)
SC3 intègre l’évaluation circulatoire dans une approche globale et tactique.
Compétences SC3 :
-
-
-
- Réaliser un bilan circulatoire complet en moins de 20 secondes.
- Évaluer pouls central (carotide/fémoral) en conditions dégradées.
- Identifier un choc compensé dès les premiers marqueurs.
- Prioriser l’évacuation selon l’évolution et le contexte.
-
-
Actions SC3 :
-
-
-
- Protéger agressivement du froid (principe MARCH-E).
- Stabiliser le patient pendant le transport/extraction.
- Intégrer l’évaluation circulatoire dans un triage dynamique multi-victimes.
-
-
3.4 Techniques médicales avancées (réservées aux professionnels)
Certaines mesures de prise en charge du choc sont strictement réservées aux médecins, IADE ou personnel formé en réanimation. Elles ne sont pas applicables aux secouristes civils, mais leur connaissance permet de comprendre la suite de la chaîne de soins.
Principales interventions avancées :
-
-
-
- Remplissage vasculaire (cristalloïdes) : perfusion intraveineuse ou intra-osseuse pour restaurer le volume sanguin.
- Accès vasculaire (IV / IO) : mise en place de cathéters pour administration de fluides ou médicaments.
- Hémostase chirurgicale : contrôle direct de saignements internes ou complexes nécessitant une chirurgie.
- Drogues vasoactives : substances modulant la pression artérielle ou la perfusion.
- Monitorage poussé : mesure invasive de la pression artérielle, monitoring des lactates et autres paramètres hémodynamiques.
-
-
⚠️ Ces gestes et dispositifs sont exclusivement réservés aux professionnels. Le rôle du secouriste civil est de préparer, protéger et surveiller la victime en attendant l’arrivée de ces équipes spécialisées.
4. Matériel recommandé
| Matériel / Dispositif | Niveau | Exemple / Marque | Remarques |
|---|---|---|---|
| Couverture de survie | SC1 | Toutes marques | Prévention de l’hypothermie |
| Pad thermique / Body Warmer | SC1 | Toutes marques | Maintien thermique en milieu froid |
| Gants nitrile | SC1 | Toutes marques certifiées | Protection du secouriste |
| Tensiomètre | SC2 | Tensiomètre OMRON EVOLV | Suivi tension artérielle et signes vitaux |
| Oxymètre | SC2 | Oxymètre PO 40 Beurer | Surveillance saturation O₂ et pouls |
| Thermomètre | SC2 | Thermomètre Beurer FT 90 | Surveillance de la température corporelle |
| Intraveineuses cristalloïdes | SC3 | Administration de fluides pour restaurer le volume sanguin, uniquement par personnel formé | |
| Accès vasculaire IV / IO | SC3 | Cathéters, seringues, dispositifs IO | Mise en place par médecin ou IADE selon protocole |
| Médicaments vasoactifs | SC3 | Noradrénaline, Dopamine, Dobutamine | Usage strictement réservé au personnel qualifié en milieu médical |
| Hémostase chirurgicale | SC3 | Instruments chirurgicaux | Contrôle direct de saignements internes, réservé aux professionnels |
| Monitorage poussé | SC3 | Moniteur multiparamètres (TA invasive, lactates, ECG) | Surveillance avancée, utilisation réservée aux professionnels formés |
Conclusion – Stabiliser le patient avant le E (Evacuation)
Le traumatisé grave ne meurt pas uniquement de ce qu’il a perdu, mais de ce qu’il n’arrive plus à compenser. Dès que la perfusion chute et que la température corporelle baisse, la situation bascule : coagulation inefficace, dégradation neurologique, perte de tonus vasculaire, spirale d’hypoxie.
À ce stade, ni un garrot parfaitement posé ni une ventilation impeccable ne suffisent. Ce qui sauve, c’est la prévention de la dégradation.
Le rôle du secouriste, quel que soit son niveau, converge donc vers quatre priorités :
-
- Reconnaître très tôt les signes de choc avant l’effondrement hémodynamique.
- Stopper immédiatement la perte thermique, car un patient froid est un patient qui s’aggrave.
- Stabiliser pour durer, même dans un contexte dégradé, pendant l’attente ou le transport.
- Transmettre un état clair et évolutif, permettant aux équipes médicales de prendre la suite sans perdre de temps.
C’est la finalité du protocole MARCHE-RYAN : éviter l’effet domino physiologique. Le triptyque M + A/R + C/H constitue la base de la survie préhospitalière. Ce que le secouriste réussit à préserver avant l’évacuation (E) conditionne directement la suite de la chaîne de soins.
 Module M : Massive Bleeding – MARCHE-RYAN
Module M : Massive Bleeding – MARCHE-RYAN
 Module A + R : Airway & Respiration – MARCHE-RYAN
Module A + R : Airway & Respiration – MARCHE-RYAN
 Module C + H : Choc & Hypothermie – MARCHE-RYAN
Module C + H : Choc & Hypothermie – MARCHE-RYAN
 Module E : Evacuation – MARCHE-RYAN
Module E : Evacuation – MARCHE-RYAN

Je m’appelle Sébastien. Sans jugement ou catégorisation, je ne m’identifie pas plus particulièrement aux « Survivalistes », « Preppers », « Décroissant », (…) qui ont cependant le mérite de mettre en lumière des sujets et connaissances malgré tout. Je me reconnais plutôt comme un « Résilient ». En tant que père de famille, je développe une approche modérée, structurée et éducative avec une forte envie d’apprendre et transmettre. En savoir plus.